¿Intolerancia a la actividad tras una embolia pulmonar? Utilice una prueba de ejercicio cardiopulmonar
Nada causa más consternación que un debate académico sobre la intolerancia a la actividad. Hay que admitir que el formato del Juego de las Estrellas de la NBA de 2025 se le acerca, al igual que la nueva regla del saque inicial de la NFL, según la cual nadie se mueve hasta que el corredor atrapa el balón. Sin embargo, estos debates no llegan a las revistas médicas. Sí lo hacen los debates sobre las limitaciones persistentes de la actividad después de una embolia pulmonar, conocidas como síndrome posembolia pulmonar.
El síndrome posembolia pulmonar hace referencia a los síntomas de esfuerzo o al deterioro de la calidad de vida tras una embolia pulmonar aguda. Este síndrome carece de una definición estricta basada en datos, pero por convención los síntomas deben estar presentes tres meses después del episodio índice. La hipertensión pulmonar tromboembólica crónica es la causa más reconocida y mejor estudiada del síndrome posembolia pulmonar, pero es poco frecuente. Un factor contribuyente definido más recientemente es la enfermedad tromboembólica crónica. Este diagnóstico se establece cuando hay desajuste de ventilación-perfusión persistente en las imágenes, pero las presiones pulmonares son normales. Se estima que la enfermedad tromboembólica crónica es tres a cuatro veces más frecuente que la hipertensión pulmonar tromboembólica crónica tras una embolia pulmonar aguda.
Dado que la hipertensión pulmonar tromboembólica crónica y la enfermedad tromboembólica crónica se producen en una tasa combinada de aproximadamente 15 % a 20 %, no pueden explicar la totalidad de 30 % a 50 % de los casos de síndrome posembolia pulmonar tras una embolia pulmonar aguda.[2] Las causas restantes incluyen (pero no se limitan a) anomalías cardiovasculares residuales (que no cumplen los criterios de hipertensión pulmonar tromboembólica crónica o enfermedad tromboembólica crónica), enfermedad cardiopulmonar preexistente y deterioro de la condición física.[3,7] Ninguno de estos diagnósticos se excluye mutuamente e incluso la enfermedad tromboembólica crónica puede ser simplemente una forma más leve de hipertensión pulmonar tromboembólica crónica.
De ahí la consternación. Como dijo una vez un gran mentor mío, la intolerancia al esfuerzo se debe a un pelotón de fusilamiento no a una bala mágica. No tiene una causa, tiene factores contribuyentes. Esto es especialmente cierto en el caso de los pacientes con síndrome posembolia pulmonar que tienen enfermedades comórbidas que son hospitalizados o que llevan una vida sedentaria después de su diagnóstico y presentan diversos grados de trombo residual. Por ejemplo, publicamos el caso de un paciente con enfermedad tromboembólica crónica que mejoró su umbral anaeróbico, su consumo máximo de oxígeno y su pulso de oxígeno con la reanudación del ejercicio aeróbico, demostrando que parte de su disnea se debía al deterioro de su condición física (un hallazgo frecuente). Aun así presentaba síntomas continuos y déficits de intercambio gaseoso demostrables que requirieron una angioplastia con globo.
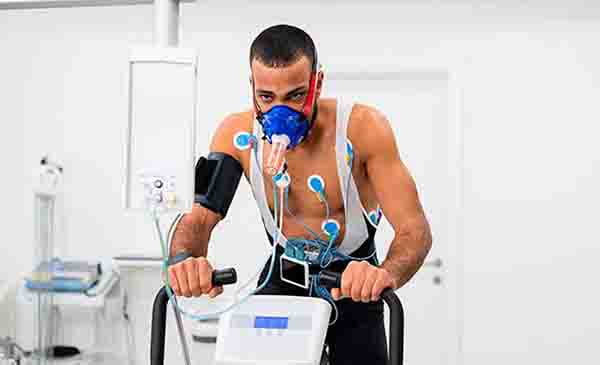
Con este telón de fondo se presenta un estudio en el que se utiliza la prueba de ejercicio cardiopulmonar invasiva para evaluar el síndrome posembolia pulmonar. Los autores del estudio, publicado en febrero en CHEST, incluyeron 173 pacientes, de los cuales 67 se sometieron a la prueba de ejercicio cardiopulmonar invasiva. Atención, espóiler: las alteraciones que afectaban la respuesta fisiológica al ejercicio eran diversas. La disfunción del hemiventrículo derecho, la disminución del uso periférico de oxígeno, la ventilación ineficaz y la mecánica respiratoria anormal estaban presentes en diferentes grados en los distintos pacientes. Se necesita un entorno fisiológico para identificar la intolerancia a la actividad.
Tim Morris, de la Universidad de California en San Diego, escribió un excelente editorial complementario, como es habitual en él. Comenta que la prueba de ejercicio cardiopulmonar invasiva está infrautilizada, lo cual es justo, pero me conformaría con que los neumólogos solicitaran más pruebas no invasivas. Morris realizó un gran estudio que muestra cómo pueden identificarse sutiles anomalías en el intercambio de gases mediante la prueba de ejercicio cardiopulmonar no invasiva. El investigador y sus colaboradores le dieron seguimiento con un artículo publicado en CHEST acerca de Cómo lo hago sobre el uso de la prueba de ejercicio cardiopulmonar no invasiva para evaluar pacientes con síndrome posembolia pulmonar. Si no se tiene acceso a la prueba de ejercicio cardiopulmonar invasiva pero se desea identificar los factores que contribuyen a la intolerancia a la actividad de un paciente, no hay que buscar más orientación.
Tanto si se trata de intolerancia a la actividad después de una embola pulmonar, de COVID-19 o de un despliegue, no se encontrará la proverbial varita mágica. Si se quieren identificar factores modificables se necesitará una prueba de ejercicio cardiopulmonar. También será necesario contextualizar los resultados y revisarlos con el paciente. No hay que ser uno de esos escuetos que informan que la prueba fue normal y lo dejan así. No pasó uno por la facultad de medicina, la residencia y la subespecialidad (tal vez) para ser reduccionista. Estamos capacitados para manejar la complejidad y hay que aceptarla.
Aaron B. Holley, doctor en medicina, es profesor de medicina en la Uniformed Services University de Bethesda, Maryland, y médico especialista en neumología, medicina del sueño y cuidados intensivos en el MedStar Washington Hospital Center de Washington D. C. Abarca una amplia gama de temas relacionados con la neumología, los cuidados intensivos y la medicina del sueño.
Leer nota completa: https://shorturl.at/v0br0
Fecha de publicación jueves 1 de mayo de 2025 /